24/05/2024
Die Nachricht von einer bevorstehenden Beinamputation ist zweifellos ein einschneidendes Ereignis im Leben eines Menschen. Sie stellt nicht nur den Körper, sondern auch die Psyche vor enorme Herausforderungen. Doch entgegen der ersten Befürchtungen bedeutet eine Amputation keineswegs das Ende eines selbstbestimmten und aktiven Lebens. Dank fortschrittlicher medizinischer Versorgung, gezielter Rehabilitation und modernster Prothesentechnologien ist es heute möglich, den Alltag wieder in gewohnter Weise zu meistern und sogar sportlichen Aktivitäten nachzugehen. Dieser umfassende Leitfaden beleuchtet jeden Schritt dieses Weges: von der unmittelbaren Nachsorge über die verschiedenen Phasen der Rehabilitation bis hin zur Auswahl und Anpassung der optimalen Beinprothese, die Ihnen hilft, Ihre Mobilität und Lebensqualität zurückzugewinnen.

- Der erste Schritt: Medizinische Versorgung und Rehabilitation im Krankenhaus
- Der Weg zurück in den Alltag: Die Rehabilitation nach der Amputation
- Die Interimsprothese: Ein wichtiger Schritt zur Mobilität
- Die Wahl der richtigen Prothese: Die Definitivprothese
- Welche Arten von Beinprothesen gibt es?
- Mit der richtigen Therapie zurück ins Leben laufen
- Phantomschmerzen nach Beinamputation
- Werden die Kosten für eine Prothese übernommen?
- Fazit zur Versorgung mit einer Beinprothese
- Häufig gestellte Fragen (FAQ) zur Beinamputation und Prothesenversorgung
- F: Was muss ich unmittelbar nach einer Beinamputation tun?
- F: Wie lange dauert die Rehabilitation nach einer Beinamputation?
- F: Was ist der Unterschied zwischen einer Interimsprothese und einer Definitivprothese?
- F: Was sind Phantomschmerzen und wie werden sie behandelt?
- F: Übernimmt die Krankenkasse die Kosten für eine Beinprothese?
- F: Gibt es regionale Unterschiede bei der Häufigkeit von Beinamputationen in Deutschland?
Der erste Schritt: Medizinische Versorgung und Rehabilitation im Krankenhaus
Unmittelbar nach einer Beinamputation steht die medizinische Versorgung des Patienten im Vordergrund. Ziel ist es, den Heilungsprozess zu fördern, Schmerzen zu lindern und erste Schritte in Richtung Mobilisierung zu ermöglichen. Bereits im Akutkrankenhaus beginnt die Vorbereitung auf die weitere Rehabilitation. Dies umfasst:
- Wundheilung: Eine sorgfältige Wundversorgung ist entscheidend, um Infektionen vorzubeugen und eine optimale Heilung des Stumpfes zu gewährleisten.
- Schwellungsreduktion: Schwellungen am Stumpf sind normal, können aber den Heilungsprozess und die spätere Prothesenanpassung beeinträchtigen. Kompressionsverbände und spezielle Lagerungstechniken helfen, diese zu minimieren.
- Schmerzlinderung: Die Schmerztherapie ist ein zentraler Bestandteil der postoperativen Versorgung. Sie reicht von Medikamenten bis hin zu spezifischen Ansätzen zur Behandlung von Phantomschmerzen.
- Beginn der Mobilisierung: Schon frühzeitig wird mit passiven und später aktiven Bewegungsübungen begonnen, um die Gelenke beweglich zu halten und einem Muskelschwund vorzubeugen. Dies ist die Basis für die spätere prothetische Versorgung.
Dieser frühe Beginn der Mobilisierung und die umfassende medizinische Betreuung im Krankenhaus sind essenziell, um eine baldige Versorgung mit einer ersten, vorläufigen Prothese, der sogenannten prothetischen Frühversorgung, zu ermöglichen. Sie legt den Grundstein für den erfolgreichen Weg zurück in ein aktives Leben.
Der Weg zurück in den Alltag: Die Rehabilitation nach der Amputation
Nach der Entlassung aus dem Akutkrankenhaus beginnt der nächste, entscheidende Schritt: die eigentliche Rehabilitation. Diese kann je nach individuellem Bedarf und Gesundheitszustand des Patienten stationär in einer Rehaklinik oder ambulant erfolgen. Das übergeordnete Ziel der Rehabilitationsmaßnahmen ist es, dem Patienten eine umfassende soziale und berufliche Wiedereingliederung zu ermöglichen. Es geht darum, die Fähigkeit zur Selbstständigkeit im Alltag zurückzugewinnen und, wenn möglich, ein Leben ohne ständige Abhängigkeit von einem Rollstuhl zu führen.
Phasen und Schwerpunkte der Rehabilitation
Die Rehabilitation nach einer Beinamputation ist ein mehrstufiger Prozess, der verschiedene therapeutische Ansätze kombiniert:
1. Physiotherapeutische Behandlung: Körperliche Stärkung und Bewegung
In der ersten Phase der Rehabilitation steht die physiotherapeutische Behandlung im Vordergrund, ergänzt durch psychologische Unterstützung. Hier konzentriert man sich auf:
- Körperschulung: Das Erlernen neuer Bewegungsmuster und die Anpassung des Gleichgewichtssinns an die veränderte Körperstatik sind entscheidend. Der Körper muss lernen, ohne das amputierte Gliedmaß zu funktionieren.
- Muskelaufbau: Gezielte Übungen stärken die verbleibende Rumpf-, Bein- und Armmuskulatur. Eine starke Rumpfmuskulatur ist beispielsweise unerlässlich für das Gleichgewicht und die Stabilität beim Gehen mit einer Prothese.
- Bewegungstherapie: Sie hilft, die Beweglichkeit der Gelenke oberhalb des Stumpfes zu erhalten oder wiederherzustellen und Kontrakturen vorzubeugen.
2. Intensive Stumpfbehandlung: Pflege und Vorbereitung auf die Prothese
Parallel zur physiotherapeutischen Behandlung findet eine umfassende Stumpfbehandlung statt, die für die spätere Prothesenanpassung von größter Bedeutung ist:
- Stumpfpflege: Eine sorgfältige tägliche Reinigung und Pflege des Stumpfes ist notwendig, um Hautprobleme und Infektionen zu vermeiden.
- Stumpfformung: Der Stumpf muss eine optimale Form für die Prothesenaufnahme entwickeln. Dies geschieht mithilfe von elastischen Bandagen, Kompressionsstrümpfen oder speziellen Stumpfkompressoren, die helfen, Schwellungen zu reduzieren und den Stumpf zu modellieren.
- Belastungssimulation (Abhärtung): Der Stumpf wird schrittweise an Druck und Berührung gewöhnt, um ihn auf die Belastung durch die Prothese vorzubereiten. Dies kann durch sanftes Klopfen oder Reiben erfolgen.
Da sich das Volumen und die Form des Stumpfes in den ersten Monaten nach der Amputation noch erheblich verändern können (durch Schwellungsrückgang und Muskelatrophie), erhält der Patient zunächst eine vorläufige Prothese, die sogenannte Interimsprothese.
Die Interimsprothese: Ein wichtiger Schritt zur Mobilität
Die Interimsprothese ist ein entscheidender Baustein auf dem Weg zurück in den Alltag. Sie dient als Übergangslösung für die erste Phase nach der Amputation, in der sich die Gegebenheiten des Stumpfes noch stark variieren können. Ihr Hauptzweck ist es, den Patienten frühzeitig zu mobilisieren und den Stumpf auf die endgültige Prothese vorzubereiten.
Der Zeitpunkt für die erste Anpassung der Interimsprothese wird vom behandelnden Arzt in enger Absprache mit dem Orthopädietechniker festgelegt. Dieser erstellt einen präzisen Gipsabdruck des Stumpfes, anhand dessen der Prothesenschaft modelliert wird. Die Interimsprothese zeichnet sich durch ihre modulare Bauweise aus: Sie besteht aus einem Schaft und verschiedenen Bauteilen, die ohne großen Aufwand an den sich noch verändernden Stumpf angepasst werden können. Dies ermöglicht eine flexible Reaktion auf Volumenänderungen des Stumpfes.
Etwa 4 bis 6 Wochen nach der Amputation – abhängig vom Abklingen der Schwellungen, dem Verlauf der Wundheilung, der Amputationshöhe und der allgemeinen Verfassung des Patienten – können mit Hilfe der Interimsprothese die ersten Steh- und Gehversuche unternommen werden. Dies ist ein emotionaler und physisch anspruchsvoller Schritt, der jedoch entscheidend für das Wiedererlangen der Mobilität ist.
Ein weiterer Vorteil der Interimsprothese ist die Möglichkeit, verschiedene Prothesenbauteile wie Kniegelenk oder Fuß zu testen. So kann in dieser Phase bereits eruiert werden, welche Kombination von Komponenten für die spätere Definitivprothese – die endgültige, individuell angepasste Prothese – am besten geeignet ist und den Bedürfnissen des Patienten am ehesten entspricht.
Die Wahl der richtigen Prothese: Die Definitivprothese
Nach einer Phase von etwa 3 bis 6 Monaten ist die Interimsversorgung in den meisten Fällen abgeschlossen. Der Stumpf hat sich stabilisiert und seine bleibende Form entwickelt. Nun ist der Zeitpunkt gekommen für den nächsten, entscheidenden Schritt: die Herstellung und Anpassung einer auf den Patienten zugeschnittenen, endgültigen Prothese, der sogenannten Definitivprothese.
Der wichtigste Aspekt bei der Wahl der Definitivprothese ist, dass sich der Träger mit ihr wohlfühlt und sie seinen individuellen Ansprüchen und seinem Lebensstil gerecht wird. Dank der enormen Fortschritte in der Orthopädietechnik gibt es heute eine riesige Auswahl an verschiedenen Prothesenpassteilen, Schaftformen und Verarbeitungstechniken. Dies ermöglicht eine optimale und hochgradig individuelle Versorgung, die darauf abzielt, dem Amputierten ein Leben mit nur geringen Einschränkungen und, wo immer möglich, ohne Rollstuhl zu ermöglichen.
Die Beratung durch einen erfahrenen Experten im Sanitätshaus ist für die Auswahl der richtigen Prothese unerlässlich. Neben den persönlichen Bedürfnissen und Zielen des Patienten spielt der sogenannte Mobilitätsgrad eine zentrale Rolle bei der Entscheidung für die passende Prothese. Dieser Grad wird vom Behandlungsteam festgelegt und gibt Aufschluss über die körperliche Leistungsfähigkeit und die potenziellen Anforderungen an die Prothese.
Was ist ein Mobilitätsgrad?
Der Mobilitätsgrad bzw. die Mobilitätsklasse ist ein Klassifizierungssystem, das Orthopädietechnikern und Ärzten hilft, die optimale Prothesenversorgung für einen Patienten zu bestimmen. Er berücksichtigt verschiedene Faktoren, die die individuelle Beweglichkeit und die Anforderungen an eine Prothese beeinflussen:
- Körperliche Konstitution: Der allgemeine Gesundheitszustand und die körperliche Fitness des Patienten.
- Alter: Das Alter kann Einfluss auf die Belastbarkeit und die Rehabilitationsfähigkeit haben.
- Körpergewicht: Das Gewicht des Patienten beeinflusst die Stabilität und Belastbarkeit der Prothesenkomponenten.
- Amputationshöhe: Die Höhe der Amputation hat direkte Auswirkungen auf die Art der benötigten Prothese und die Komplexität der Versorgung.
- Freizeitverhalten: Ob der Patient sportlich aktiv ist oder einen eher ruhigen Lebensstil pflegt.
- Lebensumfeld: Ob der Patient in einer städtischen Umgebung mit vielen Hindernissen lebt oder eher in einem ländlichen, ebenen Gebiet.
Anhand dieser Kriterien wird der Patient einem von vier Mobilitätsgraden zugeordnet. Dies ermöglicht dem Orthopädietechniker, die Prothese präzise auf die Bedürfnisse und das Aktivitätsniveau des Trägers abzustimmen.
Übersicht der Mobilitätsgrade:
Die Einteilung der Mobilitätsgrade ist entscheidend für die Auswahl der passenden Prothesenkomponenten:
| Mobilitätsgrad | Beschreibung | Mögliche Aktivitäten und Anforderungen |
|---|---|---|
| Grad 1: Innenbereichsgeher | Bewältigung von ebenen Gehstrecken mit stark eingeschränkter Gehdauer und Gehgeschwindigkeit. | Primär im häuslichen Umfeld, geringe Anforderungen an die Prothese, Fokus auf Standstabilität. |
| Grad 2: Eingeschränkter Außenbereichsgeher | Bewältigung begrenzter Gehstrecken bei geringer Gehgeschwindigkeit. Überwinden niedriger Hindernisse wie Bordsteine, Stufen und unebene Böden. | Regelmäßige Spaziergänge, einfache Erledigungen, erfordert eine gewisse Anpassungsfähigkeit der Prothese an verschiedene Untergründe. |
| Grad 3: Uneingeschränkter Außenbereichsgeher | Bewegung ohne Einschränkung auf freiem Gelände bei mittleren bis hohen und variierenden Gehgeschwindigkeiten. Die meisten Umwelthindernisse können bewältigt werden. | Aktives soziales und berufliches Leben, längere Gehstrecken, leichte sportliche Aktivitäten, erfordert dynamische und vielseitige Prothesenkomponenten. |
| Grad 4: Außenbereichsgeher mit besonders hohen Anforderungen | Möglichkeit, sich uneingeschränkt zu bewegen – auch bei besonderer Belastung wie intensiven sportlichen Aktivitäten, Berufstätigkeit mit hoher körperlicher Anforderung. | Leistungssport, anspruchsvolle Berufe, maximale Mobilität und Dynamik, erfordert hochleistungsfähige, oft mikroprozessorgesteuerte Prothesensysteme. |
Welche Arten von Beinprothesen gibt es?
Für jede Amputationshöhe und jeden individuellen Bedarf gibt es spezielle Prothesenlösungen. Ob Ober- oder Unterschenkelamputation, Knieexartikulation (Amputation des Kniegelenks) oder Fußamputation – die Prothese wird stets individuell angefertigt. Eine grundlegende Unterteilung der Beinprothesen kann nach ihrem Einsatzzweck oder Anwendungsbereich erfolgen:
- Alltagsprothese: Dies ist die am häufigsten verwendete Prothese, die für das tägliche Tragen im häuslichen Umfeld, bei Freizeitaktivitäten und am Arbeitsplatz konzipiert ist. Sie bietet eine ausgewogene Mischung aus Komfort, Stabilität und Funktionalität.
- Ersatzprothese: Eine zusätzliche Prothese, die als Reserve für den Fall von Reparaturen oder Wartungen an der Alltagsprothese dient. Diese wird in der Regel nicht von den gesetzlichen Krankenkassen übernommen.
- Badeprothese: Eine wasserfeste Gehhilfe oder Prothese, die speziell für den Einsatz in feuchten Umgebungen (Dusche, Schwimmbad) entwickelt wurde. Jedem an den unteren Extremitäten Amputierten steht eine solche Versorgung zu.
- Sportprothese: Spezielle Prothesen, die auf die Anforderungen einzelner Sportarten zugeschnitten sind (z.B. Laufen, Schwimmen, Skifahren). Sie ermöglichen Hochleistungsbewegungen und sind oft aus leichten, robusten Materialien gefertigt.
Um dem jeweiligen Mobilitätsgrad, den individuellen Ansprüchen des Patienten und den verschiedenen Anwendungsbereichen gerecht zu werden, gibt es eine enorme Vielfalt an unterschiedlichen Passteilen und Komponenten für eine Beinprothese. Eine passende Prothese erfordert stets die Zusammenstellung des jeweils richtigen Gelenks und der korrekten Kombination aus Fuß und anderen Bauteilen wie Liner und Schaft.
Grundlegende Unterscheidung bei der prothetischen Versorgung:
- Mechanische Gelenke: Dies betrifft sowohl Knie- als auch Fußgelenke. Sie funktionieren rein über Mechanik und bieten eine solide, zuverlässige Lösung.
- Bionische Gelenke: Knie- und Fußgelenke, die mit künstlicher Intelligenz und Mikroprozessortechnik ausgestattet sind. Sie können sich an verschiedene Gangphasen und Terrains anpassen und bieten ein höheres Maß an Sicherheit und Dynamik.
- Sportversorgungen: Spezielle Konstruktionen, die auf die spezifischen Belastungen und Bewegungsabläufe im Sport ausgelegt sind.
Die Komponenten einer Beinprothese im Detail:
Die Fußprothese
Der Prothesenfuß ist ein fundamentaler Bestandteil jeder Beinprothese und bildet deren Basis. Er hat einen maßgeblichen Einfluss auf das sichere Stehen und das flüssige Gehen. Moderne Prothesenfüße sind darauf ausgelegt, eine natürliche Abrollbewegung zu simulieren und Energieeffizienz zu gewährleisten.
- Carbonfederfüße: Sie gehören zum technischen Standard und sind sehr beliebt. Diese Füße speichern die beim Auftritt entstehende Energie und geben sie beim Abrollen des Fußes wieder frei, was ein dynamisches und energieeffizientes Gangbild ermöglicht. Sie sind leicht und robust.
- Elastomerfüße: Diese Füße zeichnen sich durch ihre hervorragenden Dämpfungseigenschaften aus, die für hohen Komfort sorgen. Sie sind besonders geeignet für Patienten, die Wert auf eine weiche Dämpfung legen, auch wenn sie weniger dynamisch sind als Carbonfüße. Oft werden Carbonfederfüße mit einem konstruktiv integrierten und austauschbaren Einsteck-Elastomer verwendet, um die Vorteile beider Materialien zu kombinieren.
- Bionisch gesteuerte Prothesenfüße: Dies sind hochmoderne Füße mit integrierter Mikroprozessortechnik und künstlicher Intelligenz. Die Elektronik des Fußes erkennt die einzelnen Schrittphasen und reagiert selbstständig mit einer angepassten Bewegung. Dies ermöglicht ein sehr natürliches und sicheres Gangbild, auch auf unebenem Terrain.
Die Unterschenkelprothese
Wenn das Bein unterhalb des Knies amputiert wird, spricht man von einer Unterschenkelamputation. In diesem Fall bleibt die Funktion des Kniegelenks vollständig erhalten, was ein großer Vorteil ist. Der Patient benötigt eine Prothesenversorgung, die eine Verbindung zum Fußgelenk schafft und dessen Funktionen ersetzt. Der Schaft der Unterschenkelprothese umschließt den Stumpf und sorgt für eine optimale Kraftübertragung und Stabilität.
Die Oberschenkelprothese
Die optimale prothetische Versorgung nach einer Oberschenkelamputation stellt eine größere Herausforderung dar, da das Kniegelenk ersetzt werden muss. Oberschenkelprothesen sind so konzipiert, dass sie eine gleichmäßige Lastumverteilung gewährleisten, um eine Überlastung des Stumpfes zu vermeiden. In den meisten Fällen besteht die Prothese aus einem komplexen Schaftsystem, das oft aus einem flexiblen Innenschaft und einem harten Außenschaft besteht. Dies sorgt für Komfort und Präzision in der Passform.
Die Knieprothese (Prothesenkniegelenk)
Ein Prothesenkniegelenk wird nach einer Oberschenkelamputation oder Knieexartikulation (Amputation im Kniegelenk) benötigt. Es erfüllt zwei Hauptfunktionen:
- Standsicherung: In der Standphase sichert das Kniegelenk gegen das Einknicken und sorgt für Stabilität.
- Schwungphasensteuerung: Beim Gehen steuert es die Schwungphase, damit der Unterschenkel der Prothese so natürlich und harmonisch wie möglich bewegt werden kann.
Knieprothesen gibt es in einer breiten Palette von Ausführungen, die auf die Bedürfnisse unterschiedlicher Prothesenträger zugeschnitten sind – von Modellen für unsichere Erstanwender bis hin zu hochentwickelten Prothesen für sehr aktive Sportler:
- Einachsige (monozentrische) Prothesengelenke: Einfache und robuste Gelenke, die eine einzige Drehachse besitzen. Sie sind oft für Patienten mit geringem Mobilitätsgrad geeignet.
- Mehrachsige (polyzentrische) Kniegelenke: Diese Gelenke verfügen über mehrere Drehachsen, was eine komplexere und natürlichere Bewegung ermöglicht. Sie bieten oft mehr Standsicherheit und sind für Patienten mit mittleren bis hohen Mobilitätsgraden geeignet.
- Hydraulische Kniegelenke: Nutzen Hydraulikflüssigkeit zur Steuerung der Bewegung. Sie passen den Widerstand dynamisch an die Gehgeschwindigkeit an und bieten so ein sehr flüssiges und sicheres Gangbild.
- Mechanische Prothesengelenke: Eine breite Kategorie, die verschiedene mechanische Prinzipien zur Steuerung der Kniebewegung nutzt.
- Mikroprozessorgesteuerte (bionische) Kniegelenke: Die fortschrittlichsten Kniegelenke, die mit Sensoren und einem Mikroprozessor ausgestattet sind. Sie analysieren in Echtzeit die Bewegungsdaten und passen das Verhalten des Gelenks kontinuierlich an. Dies ermöglicht ein Höchstmaß an Sicherheit, Dynamik und Anpassungsfähigkeit an verschiedene Gehsituationen (z.B. Treppensteigen, Gehen auf unebenem Gelände).
Mit der richtigen Therapie zurück ins Leben laufen
Nach der Amputation des Beines, sei es teilweise oder komplett, muss das Gehen und Stehen neu gelernt werden. Die Physiotherapie spielt dabei auch nach der ersten Reha-Phase, in der die Rumpf-, Bein- und Armmuskulatur gestärkt werden, eine weiterhin wesentliche Rolle.
Sobald die Definitivprothese verwendet werden kann, findet in der Rehabilitation eine intensive Gang- und Trägerschulung mit der Prothese statt. Dieser Prozess ist iterativ: Die eigene Gehstrecke und Tragedauer der Prothese werden stetig verlängert. Der Patient lernt, sich an das Gewicht und die Bewegung der Prothese zu gewöhnen und ein sicheres Gangbild zu entwickeln. Dies beinhaltet auch spezifische Übungen zur Verbesserung des Gleichgewichts und der Koordination.
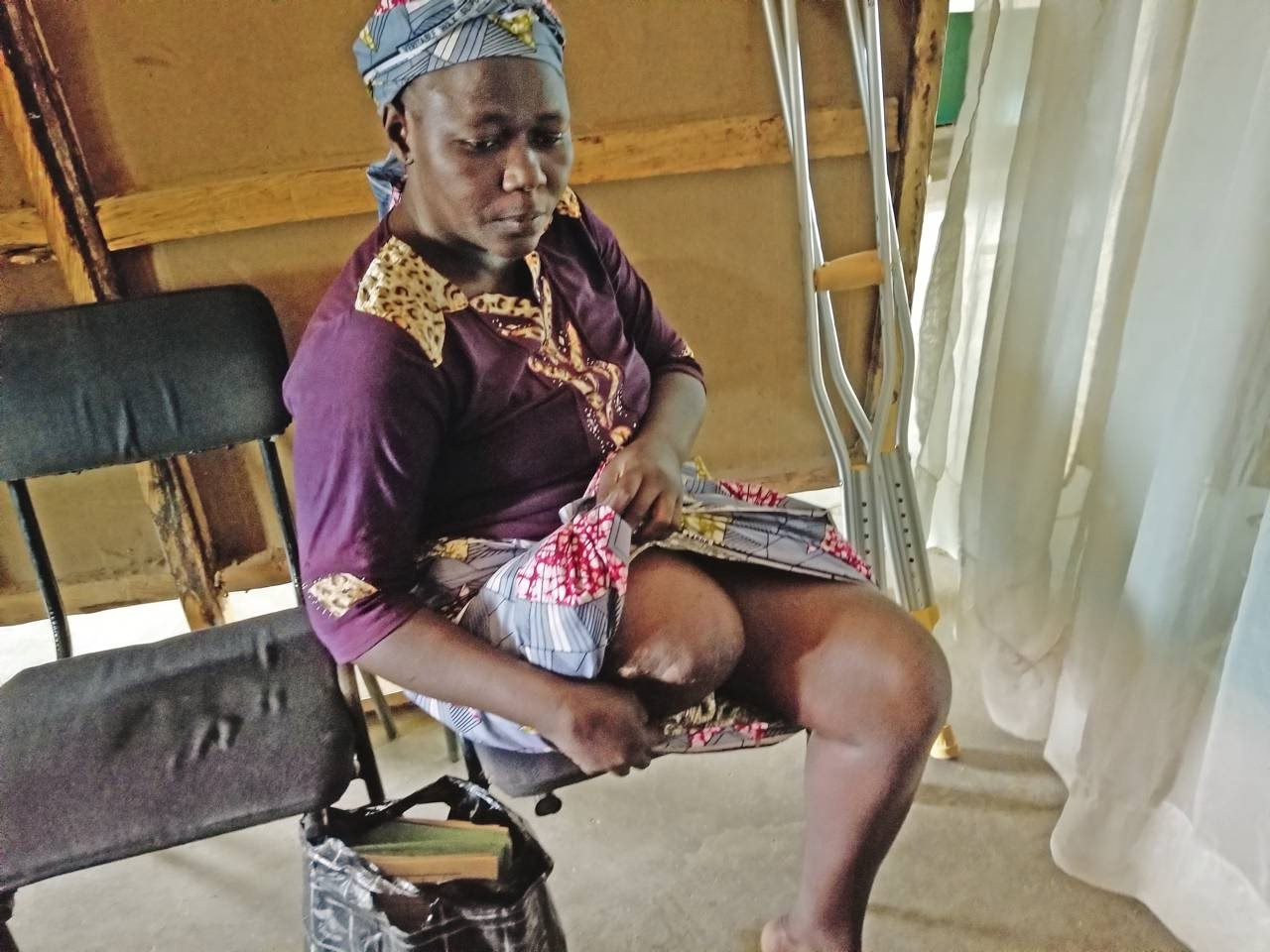
Schließlich werden Alltagsbewegungen wie das An- und Ausziehen der Prothese, Gehen auf Treppen, Steigungen und Abhängen, das Aufheben von Gegenständen vom Boden oder das sichere Bewegen in engen Räumen simuliert und trainiert. Ziel ist es, den Patienten auf alle Eventualitäten des täglichen Lebens vorzubereiten und ihm maximale Selbstständigkeit zu ermöglichen.
Ein weiterer, oft unterschätzter, aber immens wichtiger Aspekt der Rehabilitation ist die psychologische Begleitung und der Austausch sowohl in Einzel- als auch in Gruppengesprächen mit weiteren Betroffenen. Die Amputation eines Körperteils kann tiefgreifende psychische Auswirkungen haben, darunter Trauer, Angst, Wut oder das Gefühl des Verlusts. Professionelle psychologische Unterstützung hilft, diese Gefühle zu verarbeiten und Strategien für den Umgang mit der neuen Lebenssituation zu entwickeln. Der Austausch mit anderen Amputierten bietet zudem die Möglichkeit, Erfahrungen zu teilen, voneinander zu lernen und sich gegenseitig zu motivieren.
Phantomschmerzen nach Beinamputation
Viele Patienten fürchten sich vor den sogenannten Phantomschmerzen. Dabei handelt es sich um eine komplexe Schmerzempfindung, bei der die Betroffenen Schmerzen, Jucken, Kälte- und Wärmeschübe oder Muskelverkrampfungen an der Stelle des abgetrennten Körperteils spüren, obwohl dieser nicht mehr vorhanden ist. Es ist wichtig zu verstehen, dass Phantomschmerzen keine Einbildung sind, sondern auf realen neuronalen Prozessen beruhen, die im Gehirn entstehen. Das Gehirn "erwartet" weiterhin Signale vom amputierten Gliedmaß, und wenn diese ausbleiben, können Schmerzsignale entstehen.
Die Symptome müssen allerdings nicht bei jedem Amputierten zwangsläufig auftreten, und ihre Intensität kann stark variieren. Wenn sie auftreten, können die Beschwerden teilweise sowohl medikamentös als auch mit verschiedenen anderen Therapien gelindert werden. Zu den Behandlungsansätzen gehören:
- Medikamentöse Therapien: Spezielle Schmerzmittel, Antidepressiva oder Antikonvulsiva können zur Linderung eingesetzt werden.
- Physikalische Therapien: Warme oder kalte Anwendungen, Massagen oder spezielle TENS-Therapie (Transkutane elektrische Nervenstimulation) können helfen.
- Neuromodulation: Verfahren wie die Spiegeltherapie, bei der der Patient das Spiegelbild seines intakten Beines betrachtet, um das Gehirn zu "täuschen", können sehr wirksam sein. Auch andere Techniken zur Modulation der Nervenaktivität können zum Einsatz kommen.
- Alternative Ansätze: Entspannungstechniken wie Meditation, Yoga oder Biofeedback können zur Schmerzbewältigung beitragen.
Ein interdisziplinärer Ansatz, bei dem Schmerztherapeuten, Physiotherapeuten und Psychologen zusammenarbeiten, ist oft am effektivsten, um Phantomschmerzen zu managen und die Lebensqualität der Betroffenen zu verbessern.
Werden die Kosten für eine Prothese übernommen?
Die Frage nach der Kostenübernahme für eine Beinprothese ist für viele Betroffene von großer Bedeutung. In Deutschland hat jeder Mensch laut eines Urteils des Bundessozialgerichts das Recht auf den Ausgleich seiner Behinderung. Dies schließt die Versorgung mit Hilfsmitteln wie Prothesen ein. Eine Prothese muss dem Patienten funktionelle Vorteile bieten, die er auch tatsächlich nutzen kann und die seine Teilhabe am Leben ermöglichen.
In der Regel werden bei Vorlage einer ärztlichen Verordnung sämtliche Kosten der Beinprothese vom Kostenträger (meist die gesetzliche Krankenkasse) übernommen. Lediglich eine gesetzliche Zuzahlung von maximal 10 Euro pro Hilfsmittel ist vom Patienten zu leisten.
Der Prozess der Kostenübernahme läuft typischerweise wie folgt ab:
- Ärztliche Verordnung: Der behandelnde Arzt (oft ein Chirurg oder Rehamediziner) erstellt ein Rezept für die Prothese. Es ist wichtig, dass der Arzt auf dem Rezept präzise angibt, welche Art von Prothese und welche spezifischen Passteile der Patient aufgrund seiner Diagnose, seines Mobilitätsgrades und seiner individuellen Bedürfnisse erhalten sollte. Eine detaillierte Begründung ist hierbei hilfreich.
- Beratung und Kostenvoranschlag durch den Orthopädietechniker: Die praktische Versorgung übernimmt der Orthopädietechniker in einem Sanitätshaus. Basierend auf der ärztlichen Verordnung und einem Profilerhebungsbogen, der die Lebensumstände und Aktivitätslevel des Patienten detailliert erfasst, erstellt der Orthopädietechniker einen individuellen Kostenvoranschlag für die benötigte Prothese.
- Genehmigung durch die Krankenkasse: Dieser Kostenvoranschlag muss anschließend von der zuständigen Krankenkasse genehmigt werden. Die Krankenkasse prüft, ob die beantragte Versorgung medizinisch notwendig und zweckmäßig ist. In manchen Fällen kann es zu Rückfragen oder einer zweiten Begutachtung kommen.
- Zusätzliche Kosten: Möchte ein Patient Passteile aus einer höheren Mobilitätsklasse, als ihm aufgrund seines Mobilitätsgrades zustehen würde – zum Beispiel eine hochkomplexe Sportprothese, obwohl er als eingeschränkter Außenbereichsgeher eingestuft ist –, muss er die Mehrkosten hierfür in der Regel selbst finanzieren. Es lohnt sich jedoch immer, dies mit dem Orthopädietechniker und der Krankenkasse zu besprechen, da es Ausnahmen oder individuelle Lösungen geben kann.
Fazit zur Versorgung mit einer Beinprothese
Die Amputation eines Beines ist ein Lebensereignis, das eine tiefgreifende Anpassung erfordert. Doch die moderne Medizin und Orthopädietechnik bieten heute hervorragende Möglichkeiten, um ein großes Stück Normalität und Lebensqualität zurückzugewinnen. Eine individuell auf den Patienten zugeschnittene Beinprothese ermöglicht es, den Alltag wieder selbstbestimmt zu meistern.
Der Weg dorthin führt über eine strukturierte und intensive Rehabilitation. Nachdem der Stumpf ausreichend versorgt und abgeheilt ist, lernt der Patient den Umgang mit einer vorläufigen Interimsprothese und schließlich mit der endgültigen Definitivprothese. Dank kontinuierlicher Fortschritte in der Prothesentechnologie – von hochentwickelten Materialien wie Carbon bis hin zu mikroprozessorgesteuerten Gelenken mit künstlicher Intelligenz – hat der Amputierte heute kaum noch Einschränkungen in seinem Leben. Die enge Zusammenarbeit zwischen Ärzten, Physiotherapeuten, Psychologen und Orthopädietechnikern ist dabei der Schlüssel zum Erfolg.
Für detaillierte Informationen zu den verschiedenen Prothesenarten und eine persönliche Beratung, wie Sie mit Ihrer Prothese wieder besser durchs Leben gehen können, ist Ihr Sanitätshaus die erste Anlaufstelle. Dort finden Sie Experten, die Sie auf Ihrem Weg kompetent begleiten.
Häufig gestellte Fragen (FAQ) zur Beinamputation und Prothesenversorgung
F: Was muss ich unmittelbar nach einer Beinamputation tun?
A: Unmittelbar nach der Amputation konzentriert sich die Behandlung auf die Wundheilung, Schwellungsreduktion und Schmerzlinderung im Krankenhaus. Schon in dieser Phase beginnen erste Mobilisierungsübungen und die Vorbereitung auf die Rehabilitation, die später ambulant oder stationär fortgesetzt wird.
F: Wie lange dauert die Rehabilitation nach einer Beinamputation?
A: Die Dauer der Rehabilitation ist individuell sehr unterschiedlich und hängt von verschiedenen Faktoren ab, wie der Amputationshöhe, dem Gesundheitszustand des Patienten und seinem Engagement. Sie kann von einigen Wochen bis zu mehreren Monaten dauern, da der Körper und die Psyche Zeit benötigen, sich anzupassen und neue Fähigkeiten zu erlernen.
F: Was ist der Unterschied zwischen einer Interimsprothese und einer Definitivprothese?
A: Die Interimsprothese ist eine vorläufige Prothese, die in den ersten Monaten nach der Amputation zum Einsatz kommt. Sie ist modular aufgebaut und kann leicht an den sich noch verändernden Stumpf angepasst werden. Die Definitivprothese ist die endgültige, maßgeschneiderte Prothese, die angefertigt wird, sobald der Stumpf seine stabile Form erreicht hat. Sie ist präziser angepasst und für den langfristigen Gebrauch optimiert.
F: Was sind Phantomschmerzen und wie werden sie behandelt?
A: Phantomschmerzen sind Empfindungen (Schmerz, Jucken, Kälte etc.) im amputierten Körperteil. Sie entstehen durch neuronale Prozesse im Gehirn. Die Behandlung kann medikamentös erfolgen oder durch Therapien wie Spiegeltherapie, Neuromodulation, Physiotherapie und psychologische Ansätze. Nicht jeder Amputierte erlebt Phantomschmerzen.
F: Übernimmt die Krankenkasse die Kosten für eine Beinprothese?
A: Ja, in der Regel werden die Kosten für eine medizinisch notwendige Beinprothese von der gesetzlichen Krankenkasse übernommen, abzüglich einer geringen gesetzlichen Zuzahlung. Voraussetzung ist eine ärztliche Verordnung und die Genehmigung des Kostenvoranschlags durch die Krankenkasse. Zusätzliche Kosten für Prothesen aus einer höheren Mobilitätsklasse müssen oft selbst getragen werden.
F: Gibt es regionale Unterschiede bei der Häufigkeit von Beinamputationen in Deutschland?
A: Es gibt kein zentrales Amputationsregister in Deutschland. Erhebungen der gesetzlichen Krankenkassen zeigen jedoch, dass die Zahl der Amputationen im Bereich der Beine und Füße bei etwa 60.000 pro Jahr liegt, wobei 70% davon Diabetiker betreffen. Im europäischen Vergleich ist diese Zahl hoch, auch wenn sie im letzten Jahrzehnt insgesamt rückläufig war. Es wird zunehmend versucht, kleinere Amputationen ("Minoramputationen") durchzuführen, um so viel Gewebe wie möglich zu erhalten. Amputationen aufgrund von Verletzungen oder Krebserkrankungen sind dank verbesserter Behandlungs- und Operationsmethoden seltener geworden.
Können Sie von Ihren Erfahrungen mit Beinprothesen berichten? Was war für Sie die größte Herausforderung nach der Beinamputation? Hinterlassen Sie gern einen Kommentar.
Wenn du andere Artikel ähnlich wie Leben nach Beinamputation: Der Weg zurück kennenlernen möchtest, kannst du die Kategorie Religion besuchen.
